
导语:时隔四载,中国2型糖尿病防治指南(2017年版)终于揭开面纱与大家见面!
11月25日上午,在中华医学会糖尿病学分会第二十一次全国学术会议(CDS2017)的全体大会上,中华医学会糖尿病学分会主任委员、上海交通大学附属第六医院贾伟平教授向全体与会代表隆重介绍由CDS组织编写的《中国2型糖尿病防治指南(2017年版)》的修订情况。据悉,该指南将于2018年1月正式发表。

图:贾伟平教授介绍新版指南修订情况
1、新版指南有哪些变化?
第一,新版指南的重要变更之一是对临床降糖治疗具有指导原则的降糖治疗路径图进行了更新。将以往的一线、二线、三线和四线药物治疗改为了单药、二联、三联和胰岛素多次注射

图:新版指南的降糖治疗路径图
第二,在口服降糖药中,二甲双胍仍为首选降糖药,增加了钠-葡萄糖协同转运蛋白2(SGLT2)抑制剂(如达格列净、恩格列净),并着重介绍了该药物的作用机制、降糖效力等问题。

第三,二甲双胍,可与不同作用机制的1-2种降糖药(胰岛素促泌剂、α糖苷酶抑制剂、二肽基肽酶4抑制剂、噻唑烷二酮类、钠-葡萄糖协同转运蛋白2抑制剂)组成二联及三联方案。第四,在2型糖尿病综合控制目标中,血压的目标值由2013年指南中的140/90 mmHg降至130/80 mmHg。

小结指南降糖路径改变3大要点:
1、更突出了二甲双胍的重要地位;
2、二联方案中将口服降糖药和注射类分开,以方便基层;
3、一种口服药疗效不佳后即可开始注射类药物治疗,注射类包括胰岛素和GLP-1受体激动剂。
2注意!
关注胰岛素起始治疗策略
第一,在胰岛素常规治疗路径上,指南将起始胰岛素治疗的HbA1c标准由>7.0%改为≥7.0%;在胰岛素短期强化路径上,指南将启动强化方案的HbA1c由>9.0%调整为≥9.0%,以方便临床实际操作。
第二,新指南对起始预混胰岛素每日1次或2次方案给予肯定,众多国内外RCTs[1-14]证明口服降糖药失效后起始预混胰岛素有效安全。INITIATE研究[1]证实:预混胰岛素类似物BID起始相比基础胰岛素类似物QD起始降糖更显著(P=0.0057),达标率更高(P=0.0002),且重度低血糖事件为0;在中国人群开展BIAsp-3756研究[2]显示预混胰岛素类似物QD和基础胰岛素类似物QD的起始方案在降糖疗效和低血糖发生率上相似,但对晚餐后和睡前血糖控制更平稳。第三,推荐胰岛素多次注射可以在基础+餐时胰岛素方案与每日多次预混胰岛素方案之间转换,同时对预混胰岛素的注射次数等问题进行了调整。

图:胰岛素常规治疗路径3糖尿病慢性并发症
首先,在调脂治疗方面,指南有如下重点叙述:
1、推荐降低LDL-C作为首要目标,非-HDL-C作为次要目标(A)
2、起始宜应用低、中度强度他汀,根据个体调脂疗效和耐受情况,适当调整剂量,若胆固醇水平不能达标,与其他调制药物联合使用(B);
3、如果LDL-C基线值较高,现有调制药物标准治疗3个月后,难以使LDL-C降至所需目标值,则可考虑将LDL-C至少降低50%作为替代目标(B);
4、部分极高危患者LDL基线值已在基本目标值以内,这时可以将其LDL-C从基线值降低30%左右(A)。
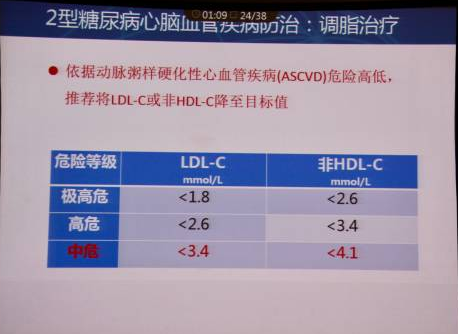
此外,指南明确了糖尿病合并血脂异常的危险分层,增加了“中危”层及描述。

在降脂目标方面,根据动脉粥样硬化性心血管疾病(ASCVD)危险度高低,推荐将LDL-C或非HDL-C降至目标值。中危患者LDL-C降至3.4 mmol/L以下,非HDL-C降至4.1 mmol/L以下。
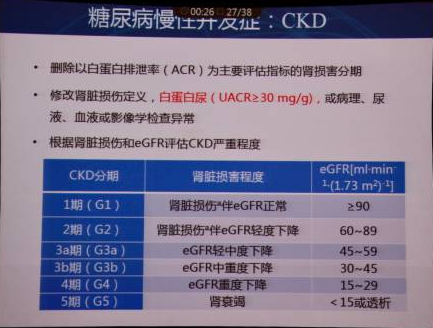
此外,指南还对降压治疗、抗血小板治疗、慢性肾脏病(CKD)的防治、视网膜病变进行了部分更新。




4糖尿病的特殊情况
指南对2013版“妊娠糖尿病与糖尿病合并妊娠”部分进行了更加清晰的定义和阐述,统一为“妊娠合并高血糖状态”。

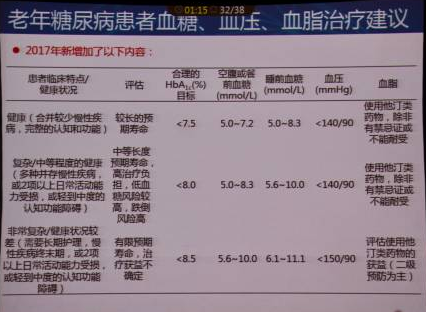
此外,指南新增了老年糖尿病患者血糖、血压、血脂治疗的相关建议:
同时,指南对于睡眠呼吸暂停综合征(OSAHS)的诊断标准也依据最新资料进行了更新。

综上,新指南的高血糖治疗路径给临床带来更加积极、灵活和个体化的降糖选择,在这些变化中充分认可预混胰岛素用于临床的大量循证医学证据,始终不变的是预混胰岛素的治疗地位,作为从胰岛素起始到强化治疗的全程可选方案。参考文献:
1. Raskin P, Allen E, Hollander P, Lewin A, Gabbay R A, Hu P, Bode B, Garber A, Group I S. Initiating insulin therapy in type 2 Diabetes: a comparison of biphasic and basal insulin analogs. Diabetes Care 2005; 28: 260-265.2. Yang W, Xu X, Liu X, Yang G, Seino Y, Andersen H, Jinnouchi H. Treat-to-target comparison between once daily biphasic insulin aspart 30 and insulin glargine in Chinese and Japanese insulin-naive subjects with type 2 diabetes. Curr Med Res Opin 2013; 29: 1599-1608.3. Yang W, Ji Q, Zhu D, Yang J, Chen L, Liu Z, Yu D, Yan L. Biphasic insulin aspart 30 three times daily is more effective than a twice-daily regimen, without increasing hypoglycemia, in Chinese subjects with type 2 diabetes inadequately controlled on oral antidiabetes drugs. Diabetes Care 2008; 31: 852-856.4. Aschner P, Sethi B, Gomez-Peralta F, Landgraf W, Loizeau V, Dain M P, Pilorget V, Comlekci A. Insulin glargine compared with premixed insulin for management of insulin-naive type 2 diabetes patients uncontrolled on oral antidiabetic drugs: the open-label, randomized GALAPAGOS study. J Diabetes Complications 2015; 29: 838-845.5. Buse J B, Wolffenbuttel B H, Herman W H, Hippler S, Martin S A, Jiang H H, Shenouda S K, Fahrbach J L. The DURAbility of Basal versus Lispro mix 75/25 insulin Efficacy (DURABLE) trial: comparing the durability of lispro mix 75/25 and glargine. Diabetes Care 2011; 34: 249-255.6. Bowering K, Reed V A, Felicio J S, Landry J, Ji L, Oliveira J. A study comparing insulin lispro mix 25 with glargine plus lispro therapy in patients with Type 2 diabetes who have inadequate glycaemic control on oral anti-hyperglycaemic medication: results of the PARADIGM study。


